Третий период родов. Завершение родов. Алгоритмы помощи.
Третий период родов. Рождение последа (плацента, пуповина, оболочки).
После рождения, когда ребенок оказался на матери, он связан пуповиной с плацентой, пуповина обычно еще продолжает пульсировать от 2 до 10 минут, иногда дольше. В эти минуты ребенок находится на «двойном дыханиии», поэтому у него есть время и возможность самостоятельно раздышаться.
Не торопитесь в эти минуты без жизненной необходимости, позвольте пуповине отпульсировать и закончить работу, это может предотвратить осложнения третьего периода родов.
1. Если не требуется экстренная помощь матери и/или новорожденному применятеся выжидательная тактика. Помогите женщине устроится удобно, горизонтально на кровати, наладить контакт «кожа-к-коже» с малышом, тепло укрыть обоих, предложить попить если возможно теплого, сладкого чая, морса, компота.
2. Женщина обычно чувствует невероятный эмоциональный подъем, с удивлением рассматривает новорожденного, нужно поощрять это поведение: нюхать, целовать, гладить, приветствовать малыша, говорить ласковые слова, хвалить маму и ребенка за проделанную работу. Все это позволяет выделиться достаточной дозе окситоцина чтобы отделение и рождение последа прошло нормально.
3. Отдохнувший малыш в это время может начать поворачивать головку и складывать губки трубочкой в поисках соска (поисковый рефлекс), если дать ему возможность свободно двигаться, он может сам ползком добраться с живота мамы до ее груди. Сосание малыша (либо стимуляция сосков руками) будет являтся сигналом для организма мамы, о том, что новорожденный жив, следовательно, плацента может закончить работу и отделяться от стенки матки.
4. Вскоре (обычно через 5-30 минут после рождения малыша) мама чувствует, как отдохнувшая матка снова сокращается и послед, выделяется в родовой канал, мягко выходит и мама чувствует лишь приятное тепло. Сразу после этого, выпустившая все матка сильно сокращается, ее плотные мышечные волокна наглухо пережимают открытые сосуды плацентарной площадки (где прикреплялась плацента) и останавливают кровотечение. Кровопотеря у женщины может составить около 250 мл (1 стакан). Теперь роды закончены.
5. После выделения последа, женщина может начать дрожать всем телом (это нормальная физиологическая реакция организма на нагрузку в родах, она проходит в течении 5 минут). Проследите чтобы матери было тепло и удобно, предложите попить и поесть и отдыхать вместе с ребенком. После родов схватки сокращающие матку болезненны, это нормально, потому что матке необходимо сильно сократится, после родов она ощущается в животе как плотный шар, размером с апельсин.
6. В некоторых роддомах вам в этот момент предложат с вашего согласия осмотр родовых путей в помощью зеркал, и ушивание разрывов или сделанного с вашего согласия во втором периоде родов разреза (эпизиотомия).
7. В течении двух часов продолжается ранний послеродовый период. Необходисо обеспечивать комфорт матери (тепло, тихо, темно и безопасно). Приложить ребенка к груди. Следить чтобы состояние мамы и малыша оставалось нормальным.
Скачайте и ознакомьтесь с дополнительным материалом.
Рождение плаценты, как третий этап родового процесса
Когда на свет появляется малыш, мама чувствует себя самой счастливой на свете, испытывает гордость за себя, удовлетворение и спокойствие, что с ребенком все в порядке. Но на этом процесс родов еще не заканчивается. Конечно, уже не будет болезненных схваток и страхов, но женщине еще предстоит третий и последний этап родов, который предполагает рождение плаценты (последа). Начинается он приблизительно через 30 минут после того, как родился ребенок. В ходе этого процесса уже не будет никакой боли, а родится послед сразу же, как произойдет небольшая потуга.
Очевидно, что данный этап имеет место только в том случае, если роды были естественным путем. В случае кесарева сечения врач извлекает плаценту руками, как и самого ребенка.
После того как плацента родится, врач проводит ее тщательный осмотр, чтобы убедиться в целостности. Очень важно, чтобы послед вышел полностью, потому что если его частички останутся в полости матки, это может привести к инфекционному воспалению ее слизистой оболочки (эндометриту). Кроме этого, в послеродовом периоде могут возникать кровотечения из половых путей.
Если так случилось, что прошло 30-40 минут с того момента, как родился ребенок, а плацента так и не рождается, может быть сделана инъекция для усиления сокращения матки. В случаях, когда не происходит самостоятельное отделение плаценты, возможно ее отделение вручную, что и сделает врач.
Когда послед родится, проводится также тщательный осмотр женщины, выполняется обработка наружных половых органов, промежности и внутренней поверхности бедер дезинфицирующим раствором. После этих манипуляций врач проводит осмотр родовых путей. Если будут обнаружены повреждения шейки матки, влагалища или промежности, ушивает их, применив обезболивающие средства, поэтому уже на этом этапе никаких неприятных ощущений и боли не будет.
Женщина будет оставаться в родильном отделении еще два часа после родов. Постоянное наблюдение необходимо, потому что вероятность кровотечения высокая. Чтобы матка быстрее сокращалась, на низ живота кладут пузырь со льдом.
По завершению двух часов женщину переводят в послеродовую палату, где она и будет пребывать вместе с малышом до момента выписки домой.
Этим этапом завершается сложный и важный процесс родов. Теперь маме можно отдохнуть и набраться сил, потому что уже начинается новый этап в ее жизни – материнство, который наполнен новыми событиями и радостями, новыми проблемами и заботами. Жизнь уже будет совершенно другой, наполненной новым смыслом.
В нашем медицинском центре еще на этапе планирования беременности можно пройти полное обследование, также диагностические методы доступны на протяжении всего срока вынашивания плода. Акушеры-гинекологи центра – опытные профессионалы, грамотно сопровождают каждую женщину во время беременности, следят, чтобы развитие ребенка было нормальным, помогают подготовиться к родам.
Плацента и ее роль в развитии беременности
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
С самого начала беременности и вплоть до ее окончания формируется и функционирует система мать-плацента-плод. Важнейшим компонентом этой системы является плацента, которая представляет собой комплексный орган, в формировании которого принимают участие производные трофобласта и эмбриобласта, а также децидуальная ткань. Функция плаценты, в первую очередь, направлена на обеспечение достаточных условий для физиологического течения беременности и нормального развития плода. К этим функциям относятся: дыхательная, питательная, выделительная, защитная, эндокринная. Все метаболические, гормональные, иммунные процессы во время беременности обеспечиваются через сосудистую систему матери и плода. Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Основным структурным компонентом плаценты является ворсинчатое дерево.
При нормальном развитии беременности имеется зависимость между ростом плода, его массой тела и размерами, толщиной, массой плаценты. До 16 недель беременности развитие плаценты опережает темпы роста плода. В случае смерти эмбриона (плода) происходит торможение роста и развития ворсин хориона и прогрессирование инволюционно-дистрофических процессов в плаценте. Достигнув необходимой зрелости в 38-40 недель беременности, в плаценте прекращаются процессы образования новых сосудов и ворсин.
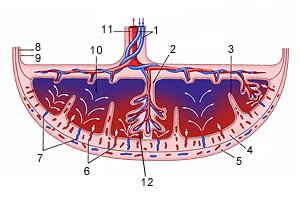
Схема структуры плаценты и маточно плацентарного кровообращения
Межворсинчатое пространство с плодовой стороны образовано хориальной пластиной и прикрепленными к ней ворсинами, а с материнской стороны оно ограничено базальной пластиной, децидуальной оболочкой и отходящими от неё перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство и омываются материнской кровью. Различают также и якорные ворсины, которые фиксируются к базальной децидуальной оболочке и обеспечивают прикрепление плаценты к стенке матки.
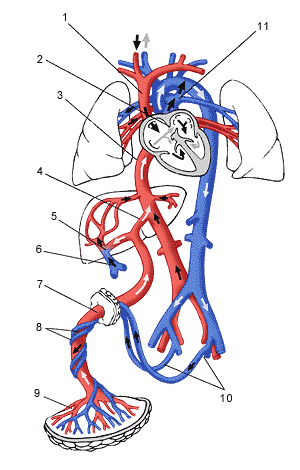
Схема циркуляции крови в организме плода
Спиральные артерии, которые являются конечными ветвями маточной и яичниковой артерий, питающих беременную матку, открываются в межворсинчатое пространство 120-150 устьями, обеспечивая постоянный приток материнской крови, богатой кислородом, в межворсинчатое пространство. За счет разницы давления, которое выше в материнском артериальном русле по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой.
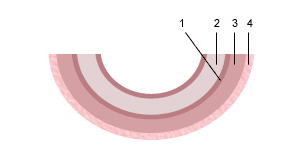
Переход газов крови, питательных веществ, продуктов метаболизма и других субстанций из материнской крови в плодовую и обратно осуществляется в момент контакта ворсин с кровью матери через плацентарный барьер. Он образован наружным эпителиальным слоем ворсины, стромой ворсины и стенкой кровеносного капилляра, расположенного внутри каждой ворсины. По этому капилляру течет кровь плода. Насыщаясь таким образом кислородом, кровь плода из капилляров ворсин собирается в более крупные сосуды, которые в конечном итоге объединяются в вену пуповины, по которой насыщенная кислородом кровь оттекает к плоду. Отдав кислород и питательные вещества в организме плода, кровь, обедненная кислородом и богатая углекислым газом, оттекает от плода по двум артериям пуповины к плаценте, где эти сосуды делятся радиально в соответствии с количеством котиледонов. В результате дальнейшего ветвления сосудов внутри котиледонов кровь плода вновь попадает в капилляры ворсин и вновь насыщается кислородом, и цикл повторяется. За счет перехода через плацентарный барьер газов крови и питательных веществ реализуется дыхательная, питательная и выделительная функция плаценты. При этом в кровоток плода попадает кислород и выводится углекислый газ и другие продукты метаболизма плода. Одновременно в сторону плода осуществляется транспорт белков, липидов, углеводов, микроэлементов, витаминов, ферментов и многого другого.
Схема строения плацентарного барьера
Плацента анатомически и функционально связана с амнионом (водная оболочка), который окружает плод. Амнион представляет собой тонкую мембрану, которая выстилает поверхность плаценты, обращенной к плоду, переходит на пуповину и сливается с кожей плода в области пупочного кольца. Амнион активно участвует в обмене околоплодных вод, в ряде обменных процессов, а также выполняет и защитную функцию.
Плаценту и плод соединяет пуповина, которая представляет собой шнуровидное образование. Пуповина содержит две артерии и одну вену. По двум артериям пуповины течет обедненная кислородом кровь от плода к плаценте. По вене пуповины к плоду течет кровь, обогащенная кислородом. Сосуды пуповины окружены студенистым веществом, которое получило название «вартонов студень». Эта субстанция обеспечивает упругость пуповины, защищает сосуды и обеспечивает питание сосудистой стенки. Пуповина может прикрепляться (чаще всего) в центре плаценты и реже сбоку пуповины или к оболочкам. Длина пуповины при доношенной беременности в среднем составляет около 50 см.
Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
О том, как должны проходить нормальные роды
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Характеристики нормальных родов через естественные родовые пути
Первый период родов длится от первых схваток до полного раскрытия шейки матки и является наиболее продолжительным. У первородящих он составляет от 8 до 10 часов, а у повторнородящих 6-7 часов. В первом периоде выделяют три фазы. Первая или латентная фаза первого периода родов начинается с установления регулярного ритма схваток с частотой 1-2 за 10 мин, и заканчивается сглаживанием или выраженным укорочением шейки матки и раскрытием маточного зева не менее чем на 4 см. Продолжительность латентной фазы составляет в среднем 5-6 часов. У первородящих латентная фаза всегда длиннее, чем у повторнородящих. В этот период схватки, как правило, еще малоболезненные. Как правило, какой-либо медикаментозной коррекции в латентную фазу родов не требуется. Но у женщин позднего или юного возраста при наличии, каких-либо осложняющих факторов целесообразно содействовать процессам раскрытия шейки матки и расслаблению нижнего сегмента. С этой целью возможно назначение спазмолитических препаратов.
Третья фаза первого периода родов называется фазой замедления. Она начинается после раскрытия маточного зева на 8 см и продолжается до полного раскрытия шейки матки до 10-12 см. В этот период может создаваться впечатление, что родовая деятельность ослабла. Эта фаза у первородящих длится от 20 мин до 1-2 часов, а у повторнородящих может вообще отсутствовать.
В течение всего первого периода родов осуществляют постоянное наблюдение за состоянием матери и ее плода. Следят за интенсивностью и эффективностью родовой деятельности, состоянием роженицы (самочувствие, частота пульса, дыхания, артериальное давление, температура, выделения из половых путей). Регулярно выслушивают сердцебиение плода, но чаще всего осуществляют постоянный кардиомониторный контроль. При нормальном течении родов ребенок не страдает во время сокращений матки, и частота его сердцебиений значительно не меняется. В родах необходимо оценивать положение и продвижение головки по отношению к ориентирам таза. Влагалищное исследование в родах выполняют для определения вставления и продвижения головки плода, для оценки степени открытия шейки матки, для выяснения акушерской ситуации.
Обязательные влагалищные исследования выполняют в следующих ситуациях: при поступлении женщины в родильный дом; при излитии околоплодных вод; с началом родовой деятельности; при отклонениях от нормального течения родов; перед проведением обезболивания; при появлении кровянистых выделений из родовых путей. Не следует опасаться частых влагалищных исследований, гораздо важнее обеспечить полную ориентацию в оценке правильности течения родов.
Период изгнания плода начинается с момента полного раскрытия шейки матки и заканчивается рождением ребенка. В родах необходимо следить за функцией мочевого пузыря и кишечника. Переполнение мочевого пузыря и прямой кишки препятствует нормальному течению родов. Чтобы не допустить переполнения мочевого пузыря, роженице предлагают мочиться каждые 2-3 ч. При отсутствии самостоятельного мочеиспускания прибегают к катетеризации. Важно своевременное опорожнение нижнего отдела кишечника (клизма перед родами и при затяжном их течении). Затруднение или отсутствие мочеиспускания является признаком патологии.
Положение роженицы в родах
Особого внимания заслуживает положение роженицы в родах. В акушерской практике наиболее популярными являются роды на спине, что удобно с точки зрения оценки характера течения родов. Однако положение роженицы на спине не является наилучшим для сократительной деятельности матки, для плода и для самой женщины. В связи с этим большинство акушеров рекомендует роженицам в первом периоде родов сидеть, ходить в течение непродолжительного времени, стоять. Вставать и ходить можно как при целых, так и излившихся водах, но при условии плотно фиксированной головки плода во входе малого таза. В ряде случаев практикуется пребывания роженицы в первом периоде родов в теплом бассейне. Если известно (по данным УЗИ) место расположение плаценты, то оптимальным является положение роженицы на том боку, где расположена спинка плода. В этом положении не снижается частота и интенсивность схваток, базальный тонус матки сохраняет нормальные значения. Кроме того, исследования показали, что в таком положении улучшается кровоснабжение матки, маточный и маточно-плацентарный кровоток. Плод всегда располагается лицом к плаценте.
Кормить роженицу в родах не рекомендуется по ряду причин: пищевой рефлекс в родах подавлен. В родах может возникнуть ситуация, при которой потребуется проведение наркоза. Последний создает опасность аспирации содержимого желудка и острого нарушения дыхания.
С момента полного открытия маточного зева начинается второй период родов, который заключается в собственно изгнании плода, и завершается рождением ребенка. Второй период является наиболее ответственным, так как головка плода должна пройти замкнутое костное кольцо таза, достаточно узкое для плода. Когда предлежащая часть плода опускается на тазовое дно, к схваткам присоединяются сокращения мышц брюшного пресса. Начинаются потуги, с помощью которых ребенок и продвигается через вульварное кольцо и происходит процесс его рождения.
С момента врезывания головки все должно быть готово к приему родов. Как только головка прорезалась и не уходит вглубь после потуги, приступают к непосредственно к приему родов. Помощь необходима, потому что, прорезываясь, головка оказывает сильное давление на тазовое дно и возможны разрывы промежности. При акушерском пособии защищают промежность от повреждений; бережно выводят плод из родовых путей, охраняя его от неблагоприятных воздействий. При выведении головки плода необходимо сдерживать чрезмерно быстрое ее продвижение. В ряде случаев выполняют рассечение промежности для облегчения рождения ребенка, что позволяет избежать несостоятельности мышц тазового дна и опущения стенок влагалища из-за их чрезмерного растяжения в родах. Обычно рождение ребенка происходит за 8-10 потуг. Средняя продолжительность второго периода родов у первородящих составляет 30-60 мин, а у повторнородящих 15-20 мин.
В последние годы в отдельных странах Европы пропагандируют так называемые вертикальные роды. Сторонники этого метода считают, что в положении роженицы, стоя или на коленях легче растягивается промежность, ускоряется второй период родов. Однако в таком положении трудно наблюдать за состоянием промежности, предупредить ее разрывы, вывести головку. Кроме того, в полной мере не используется сила рук и ног. Что касается применения специальных кресел для приема вертикальных родов, то их можно отнести к альтернативным вариантам.
Третий период (последовый) определяется с момента рождения ребенка до отделения плаценты и выделения последа. В последовом периоде в течение 2-3 схваток происходит отделение плаценты и оболочек от стенок матки и изгнания последа из половых путей. У всех рожениц в последовом периоде для профилактики кровотечения внутривенно вводят препараты, способствующие сокращению матки. После родов проводят тщательное обследование ребенка и матери с целью выявления возможных родовых травм. При нормальном течении последового периода кровопотеря составляет не более 0,5 % от массы тела (в среднем 250-350 мл). Эта кровопотеря относится к физиологической, так как она не оказывает отрицательного влияния на организм женщины. После изгнания последа матка приходит в состояние длительного сокращения. При сокращении матки сдавливаются ее кровеносные сосуды, и кровотечение прекращается.
Новорожденным проводят скрининговую оценку на фенилкетонурию, гипотиреоидизм, кистозный фиброз, галактоземию. После родов сведения об особенностях родов, состоянии новорожденного, рекомендации родильного дома передаются врачу женской консультации. При необходимости мать и ее новорожденного консультируют узкие специалисты. Документация о новорожденном поступает педиатру, который в дальнейшем наблюдает за ребенком.
Следует отметить, что в ряде случаев необходима предварительная госпитализация в родильный дом для подготовки к родоразрешению. В стационаре проводят углубленное клиническое, лабораторное и инструментальное обследования для выбора сроков и метода родоразрешения. Для каждой беременной (роженицы) составляется индивидуальный план ведения родов. Пациентку знакомят с предполагаемым планом ведения родов. Получают ее согласие на предполагаемые манипуляции и операции в родах (стимуляция, амниотомия, кесарево сечение).
Кесарево сечение выполняют не по желанию женщины, так как это небезопасная операция, а только по медицинским показаниям (абсолютные или относительные). Роды в нашей стране ведут не дома, а только в акушерском стационаре под непосредственным врачебным наблюдением и контролем, так как любые роды таят в себе возможность различных осложнений для матери, плода и новорожденного. Роды ведет врач, а акушерка под наблюдением врача оказывает ручное пособие при рождении плода, проводит необходимую обработку новорожденного. Родовые пути осматривает и восстанавливает при их повреждении врач.
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Формирование плаценты при беременности
Плацента – уникальный орган, принадлежащий двум организмам: женщине и будущему малышу. Его месторасположение и здоровое развитие оказывает непосредственное влияние на жизнеспособность ребенка. Сразу после родоразрешения этот орган отторгается.
Что такое плацента
В процессе развития зародыша на его внешней оболочке образуется хорион – специфические выросты. Он постепенно прорастает в матку женщины и увеличивается. В итоге формируется т.н. «детское место».
Процесс подходит к концу на 12-16 неделе после зачатия. К этому моменту орган становится плоским, напоминающим по форме диск (placenta с латыни). Связь между материнским и детским организмом обеспечивает пуповина. Она имеет длину 5-55 см, и функционирует следующим образом:
Сформированная плацента состоит из децидуальных тканей, эмбриобласта и трофобласта, а основной элемент называется ворсинчатым деревом. Этот орган предназначен для предотвращения резус-конфликта. Толщина его составляет примерно 3.5 см, а диаметр – 20 см; вес – порядка 600 гр.
Развитие плаценты до 4-го месяца происходит быстрее, чем скорость роста зародыша. К этому моменту ворсинки и кровеносные сосуды формируются окончательно. Если ребенок на каком-либо этапе погибает, нарастают дистрофические явления.
Плацента состоит из двух сторон:
Если женщина носит двойню, возможны три варианта:
Плацента начинает формироваться с самого зачатия. Начиная со 2-й недели беременности, ее рост активизируется, к 13-й полностью развивается структура, а максимальная активность наблюдается к 18-й неделе. Полное прекращение роста и изменений происходит только после родоразрешения.
Наблюдение за развитием плаценты
Изменения, происходящие с плацентой, отслеживают с помощью УЗИ. Для этого используют классификацию зрелости органа:
Наблюдая за темпами созревания органа, наши врачи могут вовремя определить патологию:
Исследования проводятся не только с помощью УЗИ, но и благодаря определению уровня лактогена – гормона, свидетельствующего о нормальном созревании. В норме он должен быть не менее 4 мкг/мл.
Ведение беременности в Нижнем Новгороде также включает суточный мониторинг концентрации эстрогена. Низкий уровень может свидетельствовать о почечной недостаточности будущей мамы, тяжелых патологиях печени или быть следствием приема антибиотиков.
Предназначение плаценты
«Детское место» выполняет такие функции:
Возможные патологии
Наиболее распространенные нарушения:
Причинами этих явлений могут выступать:
Важно, чтобы будущая мама на протяжении всего периода ношения ребенка следила за собственным самочувствием. Появление любых необычных симптомов – выделений из влагалища, болей, судорог, повышенной отечности должны стать сигналом для срочного обращения в наш центр.