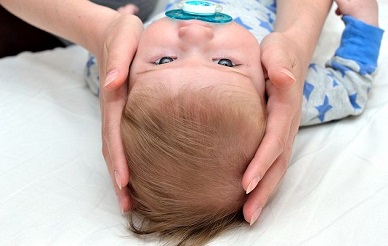
Кефалогематома
Кефалогематома на голове у новорожденного
Кефалогематомой называется родовая травма у новорожденных, когда в надкостницу черепа происходит кровоизлияние с одной или с двух сторон.
В результате образуется шишка на голове, диаметр которой в зависимости от степени травмы может достигать от нескольких сантиметров до двадцати. Часто диагноз ставится не сразу, так как у многих малышей при рождении можно наблюдать родовую опухоль, проходя родовые пути, головка ребёнка испытывает давление, в результате происходит отёк, который спадает через 1-2 дня.
А кефалогематома у новорожденных за два дня не проходит, а, наоборот, может даже увеличиться в размере, так как в этот период жизни кровь ещё не способна быстро сворачиваться и продолжает поступать в надкостницу, припухлость растёт. Также от родовой опухоли её отличают чёткие границы – кровоизлияние локализуется строго в пределах поражённых костей черепа.
Что это такое?
Кефалогематома у новорожденных – это кровоизлияние, формирующееся между надкостницей и костями черепа. Эта патология является одной из самых частых родовых травм и встречается у трех малышей из тысячи.
Причины появления
Образованию кефалогематомы у новорожденного ребенка способствуют множество провокационных факторов:
Причиной кровоизлияний у малыша могут стать аномалии в строении таза роженицы – узкий или плоский, наличие костных или хрящевых наростов на костях таза. Возраст женщины так же имеет большое значение, так как в зрелом возрасте часто отмечается не полное расхождение тазовых костей, что создает препятствие для свободного выхода плода.
Может быть и слабость родовой деятельности – ослабленные мышцы матки и слабость их сократительных функций не сможет помочь ребенку в должном объеме.
Образование кровоизлияния может быть спровоцировано и быстрым течением родов. Стремительное выталкивание плода наружу не только приводит к резкому перепаду давления (эффект баротравмы), что может отразиться на сосудах, но спровоцировать и травму головки малыша, вызывающей сосудистые повреждения.
Классификация
По сочетанию кефалогематомы с другими возможными повреждениями различают:
По размеру поднадкостничного кровоизлияния выделяют три степени кефалогематомы:
По локализации кровоизлияния выделяют кефалогематомы теменной (наиболее часто встречается), лобной, затылочной (распространены реже) и височной кости (очень редкая локализация).
Симптомы кефалогематомы
Первые симптомы кефалогематомы (см. фото) становятся заметными на 2 – 3 день, когда родовая опухоль спадает.
Размеры кровоизлияния с первого дня рождения имеют тенденцию к увеличению, из-за дефицита свертывающих факторов крови новорожденного — кровь длительное время остается жидкой, поэтому нет возможносяи затромбировать кровяными сгустками поврежденные сосуды.
На ощупь кефалогематома упругая, при давлении на область кровоизлияния можно ощутить перемещение жидкости. Если кефалогематома имеет небольшие размеры, она начинает уменьшаться на 7 – 8 день и проходит бесследно. В случае значительных размеров кровоизлияния процесс его рассасывания может затянуться на несколько месяцев. Нередко в области локализации кефалогематомы наблюдается перелом (трещина) кости.
Кефалогематома всегда имеет четкие границы в виде уплотненного валика по окружности кровоизлияния. Отграничение кефалогематомы связано с плотным сращением надкостницы с костями черепа в области швов, поэтому кровоизлияние располагается в области одной кости.
Лечение кефалогематомы у новорожденных
Лечением недуга занимается неонатолог и по показаниям детский хирург. Терапия кефалогематомы предполагает:
В случае нагноения кровоизлияния или большого размера (больше 8 см) опухоли показана пункция кефалогематомы у новорожденного. Также пункция проводится при отсутствии уменьшения опухоли в течение 10 дней.
Операцию можно проводить с 10 дня жизни ребенка. На месте гематомы удаляют волосы, обрабатывают зону антисептиком и проводят пункцию. Затем накладывают тугую повязку на 3 часа. Если операция проводится в случае нагноения гематомы, производится дренаж содержимого с последующим наложением антисептической повязки (с антибактериальными препаратами).
При оссификации гематомы, для коррекции деформации черепа проводят резекцию надкостницы до собственной кости.
Последствия кефалогематомы
Чем опасно это кровоизлияние? Чаще всего ничем. В подавляющем большинстве случаев последствия кефалогематомы новорожденного отсутствуют и в старшем возрасте невозможно сказать, что это осложнение родов было в прошлом у ребенка.
Тем ни менее при кефалогематоме возможно появление таких осложнений:
Так как кровь скапливается над костями черепа ребенка, она не может повредить его головной мозг и другие отделы нервной системы. Нагноившаяся гематома, при своевременном и адекватном лечении, также не отразится на состоянии организма. Единственное последствие кефалогематомы в будущем можно обнаружить, при ее организации. Если кровь не рассасывается, а замещается соединительной тканью, возникает деформация кости. Однако при небольшом объеме кровоизлияния (до 70 мл), обнаружить этот дефект в виде небольшого выступа, будет крайне сложно в старшем возрасте. Большого косметического значения, как правило, он не имеет.
Подчеркнем еще раз, отставания в психическом развитии, нарушения речи, параличей и других неврологических болезней после кефалогематомы не бывает. Кефалогематома – это только скопление крови, которое находится над костью. Мозг находится внутри черепной коробки. Сгусток крови не может деформировать кость настолько, что она повредит органы, заключенные в черепе ребенка.
Опознать эту патологию достаточно легко – для этого существуют характерные внешние признаки, поэтому инструментальная и лабораторная диагностика не имеет какого-либо значения. Лечение кефалогематомы выбирается доктором совместно с мамой ребенка. Вне зависимости от тактики (хирургическая или консервативная), кровоизлияние успешно лечится и, чаще всего, не оставляет каких-либо последствий для ребенка.
Профилактика
Избежать надкостного кровоизлияния можно при выполнении следующих условий:
Для профилактики повторного кровоизлияния маме не следует укачивать ребенка до 6 месяцев. Нельзя отказываться от хирургического лечения гематомы. Если врач советует кесарево сечение, лучше выбрать именно этот способ родов. При соблюдении этих рекомендаций ребенок быстро поправится после перенесенной травмы.
Вовремя замеченная кефалогематома на голове у новорожденного, лечение которой проводится достаточно легко, не представляет опасности для жизни ребенка.
Кефалогематома у детей
Кефалогематома – это родовая травма мягких тканей черепа. В результате повреждения между костью и надкостницей скапливается кровь. Так как кровеносные сосуды у младенца очень хрупкие, любое механическое воздействие вызывает кровотечение. Для того, чтобы оно остановилось, и сформировался тромб, необходимо длительное время.
Кефалогематома при рождении ребенка – распространенная патология. Она диагностируется у 2-5 из 1000 младенцев. Гематома быстро разрастается, и уже на 2-3 день жизни достигает максимальных размеров. Она похожа на опухоль. Ее границы совпадают с краями кости: новообразование располагается в районе затылочной и теменной костей.
Причины кефалогематомы у детей
Патология возникает в результате повреждения кровеносных сосудов надкостницы во время родов. Плод, проходя по родовым каналам, неизбежно сдавливается костями малого таза женщины. Череп младенца – это две лобные, две теменные, две височные и одна затылочная кости. Они соединяются друг с другом швами. Кости подвижны и могут смещаться, в результате чего размер черепа немного уменьшается. Благодаря этому облегчается выход ребенка по родовым путям. Кефалогематома образуется, когда кожа с надкостницей сильно смещаются относительно черепа. В результате кровеносные сосуды разрываются. В образовавшемся пустом пространстве начинает скапливаться кровь – появляется гематома.
Причины патологии связаны с матерью, ребенком и нарушениями родового процесса. Со стороны матери выделяют следующие факторы появления кефалогематомы на голове у ребенка:
Со стороны ребенка выделяют такие факторы риска, как:
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Нарушения родового процесса также повышают риск появления кефалогематомы. К ним относятся:
Симптомы кефалогематомы у ребенка при родах
Признаки патологии появляются не сразу, а примерно на 2-3 день жизни младенца. Голова приобретает асимметричную форму, контуры припухлости совпадают с границами плоских костей черепа. Кожа над гематомой при этом не изменяется. Она остается упругой, но при пальпации чувствуется скопление жидкости и ее движение. Объем крови под надкостницей может составлять 5-150 мл. При благоприятных условиях и малой выраженности патология проходит сама через 7-8 дней. В более тяжелых случаях ребенок становится вялым, он плохо реагирует на раздражители, выраженность рефлексов падает.
Последствия кефалогематомы у детей
Если малыш теряет 100-150 мл крови, у него может развиться анемия постгеморрагического характера. Последствием патологии бывает возникновение желтухи, так как в области кефалогематомы происходит массовое разрушение красных кровяных телец.
Если в течение месяца содержимое гематомы не рассасывается, вокруг нее появляется капсула с плотными стенками. Этот процесс приводит к костным дефектам. Череп приобретает неправильную форму, а выпячивания костей создают давление на головной мозг. Это, в свою очередь, провоцирует неврологические заболевания.
Самые тяжелые последствия кефалогематомы в будущем у ребенка возникают, если в зону поражения попадает инфекция. Появляется реальная угроза здоровью ребенка, так как его иммунитет еще не может дать полноценный отпор вредоносному микроорганизму. Воспаление может затронуть центральную нервную систему и стать причиной менингита или энцефалита, а также поразить весь организм, вызвав заражение крови или инфекционно-бактериальный шок.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Кефалогематомы у детей

По данным мировой литературы частота регистрации кефалогематом у новорожденных детей составляет 0,2–4,0%. Кефалогематомы наиболее часто развиваются после применения вакуум-экстракции. Большинство поднадкостничных кровоизлияний у детей разрешается самостоя
According to world literature, the frequency of registration of cephalogemate in newborns is 0,2–4,0%. Cephalohematomas most often develop after applying vacuum extraction. Most subperiosteal hemorrhages in children are resolved on their own. In 2–5% of cases, resorption of cephalohematomas does not occur and complications may occur in the form of suppuration and calcination. Routine puncture and aspiration with cephalogemate in children should not be carried out.
Кефалогематома, или кефалгематома, — это кровоизлияние под надкостницу плоских костей свода черепа [1–5]. В Международной статистической классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра применяется формулировка «P12.0. Кефалгематома при родовой травме» [5–8]. По данным мировой литературы частота регистрации кефалогематом у детей составляет от 0,2% до 4,0% и не имеет существенной тенденции к снижению [9–15]. Изучение факторов риска, механизмов формирования, клинических особенностей и лечения кефалогематом у детей является актуальным вопросом в неонатологии и педиатрии [1, 2, 9, 10, 16, 17].
Целью настоящей работы было провести обзор публикаций по вопросам этиологии, механизмам формирования, клиническим особенностям и лечению кефалогематом у детей. Обзор проведен в онлайновых базах данных, включая Medline, Web of Science, PubMed, Scopus и Кокрейновском центральном регистре контролируемых испытаний за последние 7 лет (с 2012 по 2019 гг.).
Факторы риска
По данным обзора факторы риска формирования кефалогематом можно разделить на три основные группы: материнские, родовые и плодовые [18, 19]. Многие из них совпадают с причинами развития других натальных травм у детей [1, 2, 15, 19]. К материнским факторам относят возраст женщины (до 16 лет и старше 35 лет), аномалии таза, хронические заболевания матери [1, 2, 4, 19–21]. Чаще кефалогематомы регистрируются при родах у первобеременных и первородящих женщин, а также у женщин с инфантилизмом [18–21]. Сердечно-сосудистые, эндокринные и другие хронические заболевания у матери вызывают снижение адаптационных возможностей плода [19–21]. Плохо контролируемый сахарный диабет у женщины является одной из основных причин макросомии плода и, как следствие, развития кефалогематом [19, 21]. Рутинное назначение антикоагулянтов и антиагрегантов беременным женщинам влияет на механизм свертывания крови у плода и может тем самым способствовать формированию кефалогематом [15, 19, 21]. К родовым факторам риска относятся состояние родовых путей матери, метод родоразрешения, затяжные и быстрые роды, маловодие, применение акушерских пособий и инструментальных методик [1, 2, 5, 13–15, 18, 19, 22]. Кефалогематомы чаще регистрируются у детей, рожденных через естественные родовые пути [15, 18, 22]. Частота развития кефалогематом связана с квалификацией и навыками медицинского персонала, оказывающего пособие в родах [2, 5, 13, 14, 18, 20]. Использование вакуумной экстракции и акушерских шипцов приводит к увеличению риска развития кефалогематом в 3–4 раза [11, 18, 20, 23]. К плодовым факторам риска относят недоношенность, переношенность, тазовое или ягодичное предлежание, аномалии развития, большой размер головки и макросомию [1, 2, 5, 13, 14, 18, 20]. Кефалогематомы чаще регистрируются у мальчиков по сравнению с девочками [5, 19, 21]. Вес ребенка 4,0–4,5 кг при рождении связан с двукратным увеличением риска родовой травмы. Этот риск увеличивается в 3 раза, если вес при рождении составляет от 4,5–5,0 кг, и более чем в 4,5 раза, если новорожденный весит более 5 кг [18, 20]. Многие авторы отмечают, что кефалогематома может сформироваться и вне прямой связи с предрасполагающими факторами и доля таких случаев составляет 30–32% [5, 7, 13, 14, 21].
Механизм формирования кефалогематом
При сильном сдавлении костей черепа во время прохождения головки по родовому каналу происходит сдвигание надкостницы и ее отслойка. Это приводит к повреждению и разрыву кровеносных сосудов, вследствие чего кровь собирается в поднадкостничном пространстве [1, 2, 4, 8, 11]. Отслойка надкостницы происходит при выраженной конфигурации головки, а также при использовании акушерских щипцов и вакуум-экстракции [2, 18, 21, 22]. В 5–25% случаев кефалогематома может формироваться при трещинах и переломах костей черепа [17, 20]. Так как при кефалогематоме кровотечение возникает в ограниченном поднадкостничном пространстве, и при увеличении объема кефалогематомы кровеносные сосуды пережимаются и сдавливаются, что способствует самостоятельной остановке кровотечения [1, 2, 4].
Клинические особенности
Формирование кефалогематомы обычно происходит в течение первых 24–72 часов жизни новорожденного ребенка. Сразу после рождения ребенка диагностировать поднадкостничное кровоизлияние достаточно сложно из-за наличия родовой опухоли [1–5, 11]. Кефалогематома может располагаться на любой кости свода черепа: теменной, затылочной, височной, лобной [1–5]. Наиболее часто кефалогематома формируется в области теменных костей из-за того, что на них оказывается наиболее сильное воздействие во время родов [4, 9]. На втором месте по частоте встречаемости находится затылочная кость, на третьем месте — височная кость [5, 14]. В области теменных костей встречается 83–88% кефалогематом, а в области затылочной кости регистрируется только 6–12% [8, 19, 21]. По данным С. В. Баринова частота встречаемости односторонних кефалогематом составляет 89%, двусторонних — 11,0% [21]. Формирование нескольких кефалогематом у одного ребенка происходит наиболее часто в области правой и левой теменной кости [5, 8, 18, 23]. Поднадкостничное кровоизлияние, как правило, округлой или овальной формы, с четко определяемыми границами, плотной, упругой, напряженной консистенции [5, 18, 20]. Кефалогематома никогда не переходит на соседнюю кость [1, 2, 4, 11, 14]. Поднадкостничное кровоизлияние не пульсирует, безболезненно. Поверхность кожных покровов над кефалогематомой, как правило, не изменена, но иногда могут быть мелкие кровоизлияния, петехии [1, 2, 4, 11, 14]. Увеличение размеров кровоизлияния может происходить в течение первых 3 суток жизни [1–3, 5, 11, 18, 20]. По размеру кефалогематомы разделяют на малые или 1-й степени (размер до 4 см), средние или 2-й степени (от 4,1 до 8 см) и большие или 3-й степени (размер более 8,1 см). При оценке размеров учитывается максимальный диаметр кровоизлияния. Чаще у детей встречаются кефалогематомы 2-й степени (до 65%), реже регистрируются кефалогематомы 1-й степени (до 25%) и 3-й степени (до 10%) [1, 2, 9, 21, 24]. При больших кровоизлияниях из-за секвестрации крови может возникать гипотония, анемия, желтуха [1, 2, 4]. По данным В. А. Прилуцкой гипербилирубинемия регистрируется в 11% случаев [24]. У детей необходимо контролировать уровень гематокрита, гемоглобина, гемодинамические показатели, коагулограмму, общебиохимические показатели, в том числе уровень билирубина [1, 2, 4]. Кефалогематома может быть одним из клинических проявлений геморрагической болезни новорожденных детей, тромбопатии, гемофилий А, В и С, гипофибриогенемии, афибриногениемии и дисфибриногенемий, а также других наследственных коагулопатий [1–4, 19, 21, 24]. Резорбция кефалогематомы начинается к 10–14 суткам жизни. С началом резорбции центр ее становится несколько утопленным, а по краям кровоизлияния начинает образовываться плотный валик [1–3, 5, 9, 11, 18, 20]. Полная резорбция большинства поднадкостничных кровоизлияний наступает к 6–8 неделе жизни ребенка. В 2–5% случаев резорбция кефалогематомы не происходит и могут возникать осложнения в виде нагноения и кальцинации [1, 2, 9, 11].
Кальцинация кефалогематомы
Длительно сохраняющаяся кефалогематома может кальцинироваться. В литературе это осложнение часто называется оссификацией или окостенением кефалогематомы [5, 8, 14]. Частота развития кальцинации кефалогематом составляет 2–5% [8, 11, 14, 24]. Кальцинированные кефалогематомы изменяют контур свода черепа, что приводит к стойкой деформации и асимметрии головы у ребенка [1, 5, 8, 9, 11, 22]. Кальцинированные кефалогематомы предложено делить на два типа [5, 8]. Кефалогематомы с кальцинацией по 1-му типу характеризуются тем, что внутренняя пластинка имеет нормальный контур и не вдавлена в сторону полости черепа. При кальцинации по 2-му типу происходит вдавление внутренней пластинки в полость черепа [5, 8, 11]. 1-й тип кальцинированных кефалогематом возникает при небольших размерах кровоизлияния. 2-й тип регистрируется при больших размерах поднадкостничного кровоизлияния [8]. Деление кальцинированных кефалогематом на варианты важно для определения хирургической тактики ведения таких детей [5, 11]. При 1-м типе кальцинированной кефалогематомы проводится поднадкостничное удаление оссифицированной гематомы. При 2-м типе может потребоваться проведение краниопластики для восстановления свода черепа [8, 11].
Нагноение кефалогематомы
Развитие нагноения кефалогематомы является редким, но очень опасным осложнением [16, 25]. В зарубежной литературе это осложнение часто называется инфицированием кефалогематомы [16, 18, 25, 26]. К факторам риска развития нагноения относят длительный безводный период, инструментальные пособия в родах, ссадины и повреждения кожных покровов на голове, бактериемию, применение электродов при внутриутробном мониторинге [16, 25]. Первичная инфекция возникает в результате повреждения кожных покровов в области головы. Вторичная инфекция появляется в результате бактериемии, а также при сепсисе или менингите [16]. При микробиологическом исследовании нагноившихся кефалогематом наиболее часто выделяется кишечная палочка [16, 18, 25, 26]. На втором месте находится золотистый стафилококк, на третьем месте — протей [16, 18, 25, 26]. При нагноении кефалогематомы появляются локальные и системные признаки инфекции [16]. К локальным признакам относят эритему, флюктуацию, болезненность, изменения кожных покровов, гнойное отделяемое [1, 2, 16, 25, 26]. Системными признаками являются нарушения терморегуляции, беспокойство, раздражительность, а также возможны вялость, отказ от еды, плохое сосание, нарастание желтухи и бледности [16, 25]. Может быть лейкоцитоз и повышение уровня С-реактивного белка [25]. Инфицирование кефалогематомы часто приводит к развитию сепсиса, менингита, остеомиелита и смерти [16, 18, 25, 26]. При нагноении кефалогематомы менингит развивается у 26% детей, сепсис у 42% [16]. Показатели смертности при развитии сепсиса составляют 35,7% [26]. Основным методом лечения нагноившегося поднадкостничного кровоизлияния является аспирация и дренирование, а также назначение антибактериальной терапии с учетом чувствительности возбудителя [16, 25, 26].
Наблюдение и лечение
Дети с поднадкостничными кровоизлияниями обычно не нуждаются в какой-либо медикаментозной терапии. Для большинства кефалогематом характерна самостоятельная резорбция и полное разрешение в течение нескольких недель или месяцев. [1–4]. У пациентов предлагается проводить только динамическое клиническое наблюдение [5, 14]. При наличии болевого синдрома необходимо проведение немедикаментозного и медикаментозного обезболивания [1]. В настоящее время большинство авторов считает, что проведение пункции и аспирации кефалогематом не показано. При пункции кефалогематомы имеется высокий риск возникновения тяжелых инфекционных осложнений [1–3, 5, 9]. Аспирация гематом может способствовать возникновению повторных кровотечений [1–3, 5, 9]. Большой интерес вызывают клинические алгоритмы по ведению детей с кефалогематомами, которые используются в других странах. В Республике Казахстан в 2017 г. утвержден клинический протокол диагностики и лечения кефалогематом у новорожденных. Согласно протоколу, ребенок с кефалогематомой 1-й степени (размер до 4 см) не нуждается в госпитализации в стационар. Госпитализация в стационар показана только детям с большими кефалогематомами, с длительно сохраняющимися кефалогематомами (больше 10 дней), а также при развитии анемии, гипербилирубинемии и появлении признаков инфицирования кефалогематомы. Хирургическое вмешательство проводится только при нагноении кефалогематомы [9].
Литература
А. Ф. Киосов, кандидат медицинских наук
ГБУЗ ОКБ № 2, Челябинск
Кефалогематомы у детей/ А. Ф. Киосов
Для цитирования: Лечащий врач № 10/2019; Номера страниц в выпуске: 52-55
Теги: акушерские щипцы, вакуум-экстракция, родовая травма, осложнения.
Кефалогематома как результат осложнения родов?
Проведен ретроспективный анализ 375 историй родов пациенток, родивших детей с кефалогематомами. Выявлено, что матери, родившие детей с кефалогематомами, были серьезно отягощены соматически и гинекологически, имели осложнения в предыдущих беременностях и н
We made a retrospective analysis of 375 delivery histories of patients, who gave birth to children with cephalohematoma. Also we analyzed the health of those newborns and their neonatal period. We found that mothers of children with cephalohematoma had serious somatic and gynecological pathologies and complications during previous pregnancies, adverse course of the current pregnancy.
Несмотря на то, что раньше в акушерстве и неонатологии существовало упорное мнение, что основной причиной образования кефалогематом у новорожденных является осложненное течение родов, сегодня проводимые наблюдения и исследования опровергают данный факт, и мы все больше убеждаемся в том, что не всегда процесс родов может быть причиной образования кефалогематом [1]. За последние десятилетия серьезно изменились подходы и тактика ведения родов, и, казалось бы, случаи данного осложнения должны уменьшиться, но частота встречаемости кефалогематом особо не меняется, по некоторым данным даже имеет место тенденция к повышению. По данным отечественных авторов, количество кефалогематом колеблется от 0,9% до 3,2% случаев [2, 3]. По результатам зарубежных исследователей, процент кефалогематом составляет от 1% до 4% случаев [4, 5]. В связи с чем проблема кефалогематом в акушерской и педиатрической практике остается актуальной.
Под кефалогематомой подразумевается повреждение мягких тканей головки плода в процессе родов. Механизм данного осложнения заключается в том, что во время прохождении головки плода по родовому каналу смещение мягких тканей влечет за собой надкостницу. Движение сухожильного шлема вместе с кожей вызывает натяжение фиброзных волокон, соединяющих его с надкостницей. При механическом воздействии мелкие сосуды надкостницы не выдерживают растяжения и сдавления и повреждаются с последующим излитием крови в поднадкостничное пространство с образованием кефалогематомы [6]. Как уже упоминалось раньше, сегодня в литературных источниках появляется все больше сведений о том, что причина образования кефалогематомы заключается не только в патологическом течении родов [7]. Отмечено, что зачастую кефалогематомы, особенно отсроченно диагностируемые и отсроченно нарастающие, выявляются при нарушениях в свертывающей системе новорожденного, как индивидуальных, так и развившихся на фоне нарушений в свертывающей системе матери [8–10].
Материалы и методы исследования
Нами был проведен ретроспективный анализ 386 историй родов, осложнившихся кефалогематомами, и историй развития новорожденного. Роды произошли на базе ЦПСиР ДЗМ г. Москвы, филиала № 1 «Родильный дом № 10» в 2012–2014 гг. Из исследования были исключены 11 случаев преждевременных родов, в связи с возможностью других механизмов, ответственных за развитие кефалогематом. В оставшихся 375 случаях роды произошли при сроке беременности 37,5–41 неделя. Количество родов за это время в родильном доме составило 12 601 случай.
Целью данного исследования явилось изучение характера течения родов, закончившихся рождением детей с кефалогематомой, для определения наиболее значимой причины возникновения кефалогематом.
Результаты исследования
Все 375 историй родов были тщательно проанализированы. Возраст беременных, родивших детей с кефалогематомами, колебался от 16 до 42 лет. Средний возраст составил 28 ± 0,4 года. Надо сказать, что пациентки из данной группы социально благополучны, 343 (91,7%) пациентки регулярно наблюдались в женских консультациях г. Москвы и ближайшего Подмосковья. Обменные карты стран ближнего зарубежья имели 8 (2,1%) пациенток. У 10 (2,5%) пациенток не имелось обменной карты, однако они пришли в родильный дом с результатами основных анализов, и только 14 (3,5%) пациенток не наблюдались в женской консультации и прошли с диагнозом «не обследована». Изучая анамнез родильниц, мы пришли к заключению, что пациентки, родившие детей с кефалогематомами, были серьезно соматически отягощены. Так, например, варикозной болезнью страдали 60 (16,0%) пациенток, 52 (13,8%) в анамнезе имели хроническую артериальную гипертензию, 11 (2,9%) — пролапс митрального клапана с регургитацией. У 37 (9,8%) пациенток имели место хронический гастрит, холецистит. В 37 (9,8%) случаях диагностирована патология мочевыводящих путей — хронический пиелонефрит и мочекаменная болезнь. Нарушение жирового обмена II и III степени диагностировано у 78 (20,8%) беременных. Реже встречались патология щитовидной железы (6%), хронический бронхит (5%), посттравматическая энцефалопатия (1,9%). В 42 (11,2%) случаях была диагностирована тромбофилия наследственного генеза, причем все пациентки получали низкомолекулярный гепарин в дозе 0,3–0,6 мг/кг практически до родоразрешения. Стоит отметить, что 242 (64,5%) из наблюдавшихся в женской консультации пациентки получали курсами антиагреганты по различным показаниям. В литературе высказывается мнение о том, что профилактическое рутинное назначение в женской консультации или самостоятельный прием беременными таких препаратов, как ацетилсалициловая кислота, антиагреганты (Трентал, Курантил), и даже поливитаминов длительными курсами может влиять на свертывающую систему и способствовать образованию кефалогематом [11]. Стоит подумать в данных случаях, не явилось ли назначение в женской консультации данных препаратов в определенной степени фактором риска, и напомнить основную заповедь при проведении фармакотерапии беременной женщине: всегда оценивать потенциальную пользу и потенциальный вред при назначении лекарственных препаратов.
Из гинекологических заболеваний в анамнезе в данной группе встречались воспалительные заболевания органов малого таза — у 26%, дисфункция яичников репродуктивного периода — у 19%, синдром поликистозных яичников — у 7%, доброкачественные опухоли яичников — у 5%, папилломмавирусная, герпесвирусная инфекция — у 4%, миома матки — у 3%, бесплодие в анамнезе — у 4% пациенток. Таким образом, большая часть пациенток из анализируемой группы имела гинекологическую патологию в анамнезе.
При изучении паритета данных пациенток было выявлено, что 127 (33,8%) имели искусственные аборты в анамнезе в ранние сроки беременности, самопроизвольные аборты, неразвивающиеся беременности. Преждевременные роды в анамнезе имели 11 (2,9%) пациенток, запоздалые роды 4 (1%) пациентки. Первородящих было 161 (42,9%) из анализируемой группы, из них юными были — 11 (2,9%) беременных, первые роды после 30 лет предстояли 30 (8%) пациенткам. Повторнородящих было 214 (57,0%) пациенток, причем вторые роды были у 176 (46,9%) пациенток, у 23 (6,1%) — роды были третьи, у 15 (4%) — четвертые. Таким образом, мы можем сделать вывод, что среди матерей, родивших детей с кефалогематомами, преобладали повторнородящие.
Нами было очень тщательно проанализировано течение настоящей беременности. Данная беременность протекала без осложнений только у 90 (24,0%) пациенток. В остальных случаях имелись отклонения от нормального течения беременности. Наиболее часто встречающимися осложнениями были различные формы преэклампсии на фоне хронической артериальной гипертензии. Данное осложнение имело место в 173 (46,1%) наблюдениях. Кроме того, у 60 (16,0%) пациенток течение настоящей беременности осложнилось острой респираторной вирусной инфекцией с подъемом температуры тела выше 37,5 °C в разные сроки беременности. Угроза прерывания беременности наблюдалась у 153 (40,8%) в первом и втором триместрах беременности, плацентарная недостаточность разной степени выраженности во втором и третьем триместрах беременности — у 30 (8%), гестационный пиелонефрит — у 23 (6,1%), многоводие — у 15 (4%), анемия в течение беременности — у 52 (13,8%) пациенток. Особый контингент пациенток имел тромбофилию наследственного и приобретенного генеза в 42 (11,2%) случаях, которые получали низкомолекулярный гепарин в течение всей беременности. Таким образом, у пациенток данной группы имелось отягощенное течение беременности.
Следуя мнению, что основной причиной образования кефалогематом у новорожденных является патологическое течение родов, мы очень тщательно проанализировали течение данных родов. Через естественные родовые пути были родоразрешены 319 (84,8%) пациенток. В 56 случаях, что составило 14,9%, пациентки были родоразрешены оперативно, из них в 47 случаях операцией кесарева сечения, в 7 — вакуум-экстракцией аппаратом «KIWI», 2 — наложением выходных акушерских щипцов.
По данным литературы, частота встречаемости кефалогематом при родоразрешении путем операции кесарева сечения составляет 0,3% [11]. Чаще всего среди причин кесарева сечения преобладают клинически узкий таз и упорная вторичная слабость родовой деятельности [1]. В нашей подборке в 27 случаях из 47 (57,4%) среди пациенток, родоразрешенных путем операции кесарева сечения, у 16 (34,0%) пациенток показанием явился клинически узкий таз, у 11 (23,4%) — упорная первичная и вторичная слабость родовой деятельности, здесь можно думать о том, что причиной образования кефалогематомы могло быть долгое стояние головки в одной плоскости малого таза.
Остальные случаи гораздо интереснее для анализа. Так, в 4 (8,5%) случаях показаниями для оперативного родоразрешения были преждевременное излитие околоплодных вод у возрастных первородящих с отягощенным акушерско-гинекологическим анамнезом. В плановом порядке оперированы 6 (12,7%) пациенток, из них в 4 случаях кесарево сечение произведено по поводу миопии высокой степени с изменениями на глазном дне, в 1 случае пациентка получала низкомолекулярный гепарин в дозе 0,6 до доношенной беременности по поводу тромбофилии наследственного генеза. У ребенка — кефалогематомы на обеих теменных костях.
В 1 (2,0%) случае плановое кесарево сечение произведено по поводу чисто ягодичного предлежания в сочетании с крупными размерами плода. Во время беременности данная пациентка длительными профилактическими курсами получала Курантил в дозе 150 мг в сутки.
В 1 (2,0%) случае показанием к операции явился доношенный срок беременности, несостоятельный рубец на матке, по данным ультразвукового исследования, после операции кесарева сечения.
В 10 случаях (21,0%) пациентки оперированы по поводу различных форм преэклампсии и «незрелых родовых путей», при сроке беременности от 37 до 38 недель. Таким образом, далеко не всегда можно объяснить появление кефалогематомы при кесаревом сечении погрешностями операции, травматичным извлечением плода, долгим стоянием головки в одной плоскости, длительным безводным промежутком. Среди иностранных авторов бытует мнение о том, что при кесаревом сечении, при отсутствии травматичного извлечения плода, кефалогематома может быть связана с разницей внутриматочного и атмосферного давления [5, 12].
В 7 случаях (1,8%) роды закончились операцией вакуум-экстракции плода аппаратом «KIWI», в связи с упорной вторичной слабостью родовой деятельности, в 2 случаях (0,5%) — наложением выходных акушерских щипцов в связи с острой гипоксией плода.
Продолжительность родов у обследованных пациенток колебалась от 5 часов 25 минут до 13 часов 40 минут, средняя продолжительность родов составила 7 часов 20 минут ± 1 час 15 минут. Стоит отметить, что 61% родов (229 случаев) имели продолжительность от 6 до 10 часов, средняя продолжительность родов составила 8 часов ± 45 минут. Таким образом, в большинстве случаев роды не были ни стремительными, не затянутыми.
Было отмечено, что у 86 (22,9%) пациенток имело место раннее излитие околоплодных вод, у 41 (10,9%) преждевременное излитие околоплодных вод. Таким образом, 34% всех анализируемых родов начинались с несвоевременного излития околоплодных вод. Безводный промежуток у обследованных нами пациенток колебался от 65 минут до 12 часов 50 минут, средняя продолжительность безводного промежутка составила 8 часов 40 минут ± 45 минут. В 22,9% случаев безводный промежуток был менее 3 часов, в 10,9% случаев продолжительность безводного промежутка составила более 9 часов.
В родах у 60 (16%) пациенток диагностирована хроническая внутриутробная гипоксия плода. У 2 (0,5%) пациенток отмечалась дискоординированная родовая деятельность.
Только в 2% случаях эпидуральная анестезия была произведена при сохраненном цервикальном канале, в остальных случаях при открытии маточного зева на 2–4 см.
Нас интересовало время, прошедшее от момента получения эффекта при эпидуральной анестезии до рождения плода, поскольку слишком быстрые или, наоборот, затянутые роды могут быть причиной образования кефалогематом. Такие особенности имелись в 15% случаев родов, где использовалась эпидуральная анестезия. Причем в 5% случаев роды произошли менее чем за 4 часа после получения эффекта от анестезии, в 10% более чем за 8 часов от получения эффекта от анестезии.
У 168 (44,8%) пациенток имело место рассечение промежности (эпизио- или перинеотомия), у 23 (6,1%) разрыв промежности 1–2 степени, у остальных пациенток, родоразрешившихся через естественные родовые пути, целостность промежности была не нарушена. Кровотечение в раннем послеродовом периоде отмечалось у 13 (3,4%) пациенток. Количество кровопотери колебалось от 635 мл до 1000 мл, средний уровень кровопотери составил 780 ± 100 мл.
При кардиотокографии выявлены следующие особенности: в 23,4% случаях имелись ранние децелерации с началом второго периода родов, в 4,3% случаях — децелерации типа dip 0. В 2,5% случаях — тахикардия при сохраненной вариабельности кардиотокограммы, в 1,4% — брадикардия. В 1 (0,2%) наблюдении нами был отмечен сальтоторный ритм. В остальных 68,2% случаев кардиотография была нормальной.
Обращают на себя внимание еще две особенности. Первая — определенная сезонность родов, осложнившихся образованием кефалогематом. Большинство детей — 57% с кефалогематомами родились в осенне-зимний сезон, что вполне можно связать с увеличивающимся в этот период количеством преэклампсии. Кроме того, имеются определенные гендерные различия: большинство новорожденных с кефалогематомами — новорожденные мужского пола (60%).
Вес детей при рождении колебался от 2550 г до 4840 г, средний вес составил 3650 ± 130 г. Максимальное количество новорожденных — 247 (65,8%) — родились с весом 3400–3600 г, 82 (21,8%) имели при рождении вес более 4000 г, и 46 (12,2%) новорожденных весили менее 2800 г, все они вошли в группу детей с синдромом задержки роста плода.
Все новорожденные оценивались по шкале Апгар. У 2 (0,5%) новорожденных состояние при рождении было оценено на 5–6 баллов, на фоне острой гипоксии плода, 113 (30,1%) — на 7–8 баллов, 211 (56,2%) новорожденных были оценены на 8–9 баллов, 49 (13,0%) — на 9–10 баллов.
Кефалогематомы локализовались у 233 (62,1%) новорожденных на правой теменной кости, у 90 (24,0%) — на левой. У 45 (12,0%) новорожденных затронуты были обе теменные кости, и в 7 (1,8%) — затылочные кости.
Диагноз «кефалогематома» был выставлен у 88% новорожденных в 1–2 сутки жизни. У 12% новорожденных имела место отсроченная на трое суток диагностика кефалогематом.
По данным некоторых авторов, запоздалое возникновение или нарастание кефалогематомы, формирование двух и более кефалогематом у ребенка говорят о серьезных нарушениях в свертывающей системе самого новорожденного [3, 8, 9].
Среди всех обследованных нами новорожденных с кефалогематомой, у 45 (12,0%) имело место сочетание другой соматической патологии: переломы ключицы в 10 (2,6%) случаях, причем в 1 из них в сочетании с парезом Эрба. Все эти новорожденные имели массу 4000 г и более. В 14 (3,7%) случаях был диагностирован синдром задержки роста плода I–II степени. В 10 (2,6%) случаях диагностирован синдром угнетения центральной нервной системы, в 2 (0,5%) случаях — интранатальная асфиксия. У 10 (2,6%) новорожденных были диагностированы желтухи: у 6 — выраженная физиологическая желтуха, у 4 — конъюгационная. Кроме того, у 6 новорожденных встречались общий отечный синдром, дефект межжелудочковой перегородки, транзиторная гипогликемия, врожденный вывих тазобедренного сустава. Гипоспадия наблюдалась в 3 случаях. По 1 разу встречались дефект костной ткани, нарастающая водянка оболочек яичка, хроническая внутриутробная гипоксия плода в сочетании с гидроцефально-гипертензионным синдромом, острая дыхательная недостаточность в сочетании с аспирационным синдромом, врожденный сифилис. У 12 (3,2%) новорожденных кефалогематомы сочетались с вентрикуломегалией.
В другие стационары для дальнейшего лечения были переведены 24 (6,4%) ребенка.
В большинстве случаев кефалогематомы рассасывались самостоятельно, дополнительные вмешательства потребовались только у 16% новорожденных. Всем новорожденным с кефалогематомами, выписывавшимся домой из родильного дома, были даны направления на консультацию хирурга на 11–14 сутки жизни. При дополнительном обследовании были выявлены 2 новорожденных, у которых кефалогематома сочеталась с переломом теменной кости. Обоим новорожденным проводилась консервативная терапия, с положительным эффектом. Причем стоит отметить, что один из этих новорожденных после неосложненных родов через естественные родовые пути, второй — после кесарева сечения, произведенного до начала родовой деятельности у пациентки с тяжелой преэклампсией, гепатозом. Стоит отметить, что, по данным зарубежных авторов, линейные переломы костей черепа, ассоциированные с кефалогематомой, встречаются в 5% случаев односторонних кефалогематом и в 18% случаев билатеральных кефалогематом [12, 13, 14].
Подводя итог нашей работы, еще раз остановимся на полученных нами данных. Пациентки, родившие детей с кефалогематомами, чаще всего обследованы. Более того, в женской консультации они получали многократные курсы антиагрегантов или антикоагулянтов, чаще всего для профилактики тромбоэмболических осложнений или в комплексе лечения различных форм преэклампсии, синдрома задержки развития плода. Большинство из них — повторнородящие, с отягощенным акушерско-гинекологическим анамнезом. Роды часто осложнялись несвоевременным излитием вод.
Профилактические мероприятия, направленные для снижения количество кефалогематом, должны начинаться с женской консультации. Прежде всего, это планирование беременности и подготовка к ней, профилактика осложнений и заболеваний у женщин во время беременности. Любые препараты, включая витамины, антиагреганты и антикоагулянты, должны назначаться по строго определенным показаниям. Профилактическое назначение антикоагулянтов и антиагрегантов должно уйти в прошлое. Несмотря на то, что несвоевременное излитие околоплодных вод имело место только в 34% наблюдений, длительный безводный промежуток отмечался в небольшом проценте — 10,9%, и все-таки амортизационной функции плодного пузыря никто не отменял. Мы рекомендуем отказаться от практики «ранней, рутинной» амниотомии, если нет объективных показаний для амниотомии, лучше роды вести с целым плодным пузырем до 8 см открытия маточного зева, при отсутствии кровотечения произвести амниотомию не поздно и при полном открытии маточного зева.
Детям с кефалогематомами, в особенности родившимся от матерей с преэклампсией, с наследственными и приобретенными факторами тромбофилии, следует проводить более углубленное обследование: расширенная коагулограмма, биохимический анализ крови, рентгенологическое исследование костей черепа в связи с вероятностью наличия линейной травмы костей черепа, ассоциированной с кефалогематомой.
Литература
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва